Vor die Welle kommen: Wie Kliniken Insolvenzen jetzt vermeiden

Die Insolvenzwelle hat die ersten Kliniken überspült. Mit kurzfristiger Unterstützung durch die Gesundheitspolitik ist nicht zu rechnen, wie auch die Einigung im Vermittlungsausschuss zum Transparenzgesetz zeigt. Die gute Nachricht: Wer frühzeitig damit beginnt, sich zu konsolidieren und sein Haus mit gezielten Maßnahmen darauf vorzubereiten, hat gute Chancen, die Welle zu überstehen. Gefragt ist allerdings schnelles Handeln – und zwar bevor das Wasser an der Kliniktür steht.
Auch die Politik hat inzwischen erkannt, dass die Insolvenz-Gefahr im Kliniksektor real ist. Dennoch werden die bisher geplanten Maßnahmen nicht vor 2025 wirksam werden. Doch schon jetzt ist die Lage vieler Kliniken wirtschaftlich prekär. Noch nie gab es so viele Klinik-Insolvenzen wie aktuell – und wir stehen erst am Anfang. Mehr Krankenhäuser werden durch die aktuellen Entwicklungen künftig in finanzielle Schwierigkeiten geraten, mehr Klinik-Insolvenzverfahren werden folgen.
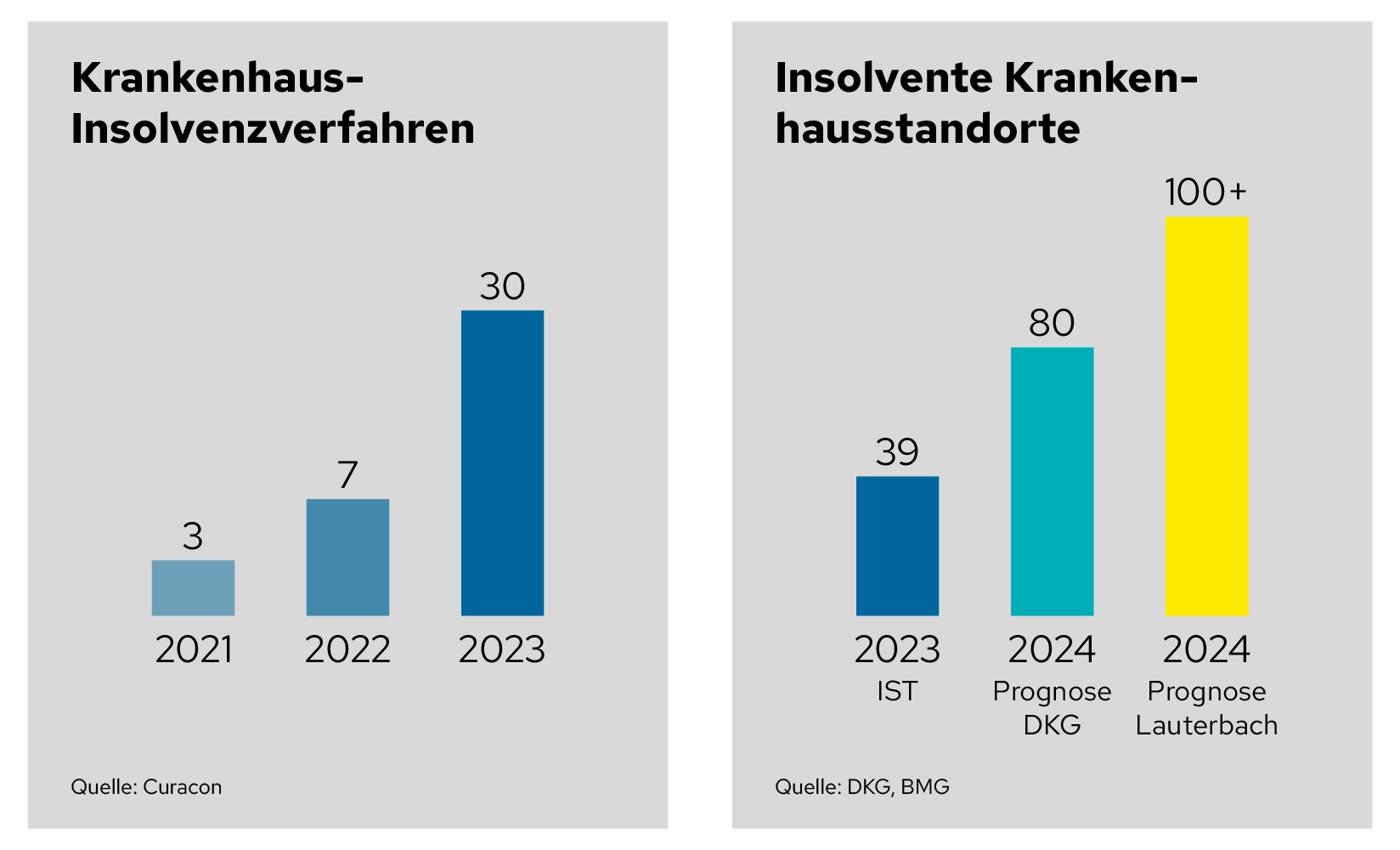
2023 wurden dem Wirtschaftsprüfer Curacon zufolge 30 Krankenhaus-Insolvenzverfahren eröffnet. Die Deutsche Krankenhausgesellschaft (DKG) rechnet für 2024 mit einer Verdopplung der Klinik-Insolvenzen auf 80. Bundesgesundheitsminister Lauterbach geht sogar von 100 Insolvenzen in diesem Jahr aus, sollte seine Krankenhausreform nicht umgesetzt werden. Wer vermeiden möchte, von der Insolvenz-Welle erfasst zu werden, sollte jetzt handeln und „vor die Welle“ kommen.
Welche Krankenhäuser sind von einer Insolvenz bedroht?
Die Gründe, warum eine Insolvenz für viele Krankenhäuser zur realen Gefahr geworden ist, sind vielfältig. Durch die Struktur der aktuellen Krankenhausfinanzierung wird es insbesondere Kliniken mit vielen kleineren Abteilungen schwer gemacht, wirtschaftlich zu arbeiten und mit ihren Erlösen auszukommen. Das InEK-System begünstigt große Kliniken und Abteilungen, weil diese beispielsweise durch eine größere Anzahl an Assistenz-Ärzten eine relativ gesunde Kostenstruktur bei den Personalkosten vorhalten können, wenn die Strukturen und Dienstplanungen dem Bedarf angepasst sind. Dagegen macht es die Personalstruktur in kleinen Abteilungen mit einem im Verhältnis größeren Anteil an Fachärzten fast unmöglich, mit der vom InEK vorgesehenen Vergütung für den ärztlichen Dienst auszukommen. Kleinere Abteilungen werden deshalb in vielen größeren Häusern quersubventioniert und nur vorgehalten, um beispielsweise bestimmte Strukturkriterien zu erfüllen, was in kleinen Kliniken und Abteilungen nicht möglich ist.
Hinzu kommen Tarifverträge, die die Unwirtschaftlichkeit weiter verschärfen, indem sie eine maximale Anzahl an Diensten vorgeben. In der Folge können mit der für die Patientenversorgung benötigten Anzahl von Ärzten die erforderlichen Bereitschaftsdienste nicht mehr besetzt werden. Die zusätzlich erforderlichen Ärzte werden aber über das Vergütungssystem nicht finanziert. Auch die neuen Vorhaltepauschalen im Zuge der Krankenhausreform werden hier – in ihrer bisher geplanten Form – keine Besserung bringen.
Dass kleinere Einzel-Kliniken besonders insolvenzgefährdet sind, hat aber noch weitere Gründe. So wirkt sich beispielsweise der Ausfall oder die Kündigung jedes Mitarbeiters und jeder Mitarbeiterin unmittelbar aus. Nicht selten müssen solche Vakanzen zur Aufrechthaltung der Versorgung durch teure Mitarbeiter in Arbeitnehmerüberlassung kompensiert werden und können letztlich nicht oder nicht mit gleichqualifizierten Mitarbeitern besetzt werden. Hinzu kommt, dass kleine Kliniken Doppelstrukturen zur Ausfallsicherheit vorhalten müssen, obwohl diese nicht ausgelastet werden können. Im Ergebnis führt dies zu deutlich höheren Kosten je Fall, verglichen mit den Kosten der größeren Kliniken oder der Klinikverbünde. Letztere können durch Zentralisierung von Dienstleistungen wie Personalabrechnung, Marketing, Einkauf oder der Rechtsabteilung effiziente Kostenstrukturen schaffen. Wegen des hohen Spezialisierungsgrades der Fachkräfte in diesen Zentralbereichen sind diese nicht nur quantitativ, sondern auch qualitativ besser aufgestellt, als es der Allrounder in der kleinen Klinik jemals sein kann.
Insolvenzgefahr: Bei welchen Kennzahlen die Alarmglocken schrillen sollten
Kleinere Einzel-Kliniken, gerade in ländlichen Gebieten, gehören somit zur Risikogruppe Nr. 1. Von einer Insolvenz bedroht sein können aber auch Krankenhäuser, deren Liquiditätslage aktuell nicht bedenklich ist. Die Kliniken, die aufgrund guter Ertragslage aus den Zeiten vor oder wegen der hohen Ausgleichszahlungen während der Corona-Pandemie heute noch über ausreichend Liquidität verfügen, können temporär die Unterdeckung überbrücken. Auch diese Kliniken müssen jetzt mit der Liquiditätssicherung beginnen, indem sie ihre Kostenstrukturen überprüfen und ihre Medizinkonzepte für die Zukunft aufstellen. Ihr medizinisches Konzept überprüfen sollten selbst Kliniken, die heute noch Gewinne erwirtschaften. Denn passt die Medizinstrategie von heute nicht zu den Leistungsgruppen von morgen, werden diese Klinken ebenfalls zum Sanierungsfall.
»Von einer Insolvenz bedroht sein können auch Krankenhäuser, deren Liquiditätslage aktuell nicht bedenklich ist.«
Nicht selten wird auch in größeren, liquiden Häusern das Risiko unterschätzt, das durch den Einsatz von Fremdpersonal entsteht. Denn Zeitarbeit lässt sich durch die bestehende Krankenhausfinanzierung nicht dauerhaft refinanzieren. Personalkennzahlen wie die Quote an Fremdpersonal und die Personalkosten im Verhältnis zum Umsatz geben also einen ersten guten Überblick über mögliche Risiken.
Eine temporäre Arbeitnehmerüberlassung ist in vielen Fällen erstmal kein größeres Problem. Der dauerhafte Einsatz wechselnden Leihpersonals verschlechtert jedoch nicht nur die Behandlungsqualität, sondern nährt die Unzufriedenheit im Team und kann zur Abwanderung weiterer Mitarbeiter des Stammpersonals führen. Durch den Weggang weiterer Arbeitskräfte steigt wiederum die Notwendigkeit neuer Arbeitnehmerüberlassung – und dadurch die nicht zu refinanzierenden Kosten. Wird ein solcher Abwärtstrend innerhalb der Klinik nicht rechtzeitig festgestellt oder diesem nicht konsequent entgegengesteuert, droht eine Abwärtsspirale, die schlimmstenfalls nicht mehr aufzuhalten ist. Umso wichtiger ist es, stets die Erforderlichkeit des Einsatzes von Fremdpersonals zu hinterfragen und nicht reflexartig jeden Personalausfall mit Leiharbeitnehmern zu kompensieren.
Hierfür gilt es aber zunächst, den Einsatz des eigenen Personals am tatsächlichen Bedarf zu orientieren. Die meisten Klinken bleiben mit der Anzahl der behandelten Patienten deutlich hinter ihren Zahlen aus den Leistungsjahren vor der Coronapandemie zurück. Ungeachtet dessen arbeiten in vielen Kliniken heute mehr Vollzeitkräfte als 2019. Dies kann in einzelnen Bereichen durchaus mit den gestiegenen Strukturanforderungen begründet sein, ist aber nicht selten auch ein Hinweis auf Defizite in der Dienst- und Personalplanung.
Treffen Sie unsere Experten beim DRG-Forum 2024
Frühzeitig handeln: Wie Klinken Insolvenzen abwenden
In den meisten Fällen fehlt es nicht an der Erkenntnis der Geschäftsführung, dass in der eigenen Klinik etwas im Argen liegt. Die Problematik liegt vielmehr darin, dass es Kliniken an den erforderlichen Instrumenten mangelt, um geeignete Gegenmaßnahmen einzuleiten. So ist etwa die Entwicklung einer Medizinstrategie für eine einzelne Geschäftsführung kaum zu leisten – nicht nur aufgrund des aktuellen politischen Schlingerkurses, sondern auch aufgrund ständig neuer Vorgaben. Die Komplexität hat in den letzten Jahren derart zugenommen, dass der einzelnen Geschäftsführung schlicht die Zeit fehlt, neben dem Tagesgeschäft die Anforderungen bis ins letzte Detail zu durchdringen. Sich mit den bereits bestehenden und ständig verändernden Strukturanforderungen auseinanderzusetzen ist aber in diesen Tagen ebenso unerlässlich, wie sich auf die zu erwartenden neuen Leistungsgruppen einzustellen. Hinzu kommt, dass bei großen Klinikketten Steuerungselemente zum Standard gehören, von denen Kliniken ohne Verbund nur träumen können. So sind etwa Benchmarks zwingend erforderlich, um Auffälligkeiten zu identifizieren und gezielt anzugehen.
»Wer vor der wirtschaftlichen Lage die Augen verschließt, verliert Zeit und wertvollen Handlungsspielraum.«
Eine finanzielle Schieflage zu erkennen, ist somit nur das eine. Daraus die erforderlichen Maßnahmen abzuleiten, das andere. Wer vor der wirtschaftlichen Lage die Augen verschließt und auf die Rettung durch die Krankenhausreform hofft, verliert Zeit und wertvollen Handlungsspielraum. Es gilt also, ehrlich zu sich selbst sein, die Zeichen der Zeit richtig zu deuten und nicht erst bei Gewitter unter den Schutzschirm der Insolvenzordnung zu schlüpfen. Das bedeutet: Jetzt kritisch auf die Finanzkennzahlen schauen, negative Erlösentwicklung erkennen und diese mit gezielten Sanierungsmaßnahmen in die richtigen Bahnen lenken. Dies wird nicht in allen Fällen ohne Unterstützung von außen möglich sein, die dabei hilft, bislang unentdeckte Risiken und Potenziale zu erkennen. So sind beispielsweise große Kliniken immer wieder überrascht, wenn der Medizinische Dienst ihnen bescheinigt, dass sie bestimmte Strukturkriterien nicht erfüllen. In vielen Kliniken warten unentdeckte Potenziale nur darauf, erkannt und genutzt zu werden – auch das deckt eine strukturierte Analyse ab. Diese Potenziale liegen, ebenso wie die Risiken, oft im Millionenbereich.
Den Turnaround schaffen: In 4 Schritten zum Masterplan
Ein Sanierungselement, das im letzten Jahr in der Krankenhauslandschaft an Bedeutung gewonnen hat, ist das Insolvenzverfahren in Eigenverwaltung. Dies kann ein sinnvoller Weg der erfolgreichen Sanierung sein, etwa dann, wenn eine Neustrukturierung mit einem Abbau einzelner Bereiche erforderlich ist oder eine Klinik durch Altverbindlichkeiten, überteuerte, langfristige Verträge oder ungesunde Personalstrukturen belastet wird.
Letztlich muss bei der Wahl dieses Sanierungsmittels aber auch immer eine Abwägung der Risiken und Chancen erfolgen. Denn auch das Insolvenzverfahren in Eigenverwaltung kann insolvenz- und haftungsrechtliche Risiken für die dahinterstehenden Gesellschafter bedeuten. Im schlimmsten Fall ist am Ende zwar das Krankenhaus saniert, die Gesellschafter oder Organe dahinter aber sind mit einem Berg an Verbindlichkeiten zurückgelassen. Darum gilt es, stets genau abzuwägen, welche Alternativen für ein Krankenhaus in seiner aktuellen Situation bestehen. Aus diesen Alternativen die beste herauszufiltern – das ist die wichtigste und zugleich schwierigste Aufgabe im Sanierungsprozess. Was bei allen gleich ist: Je eher gehandelt wird, desto besser.

1. Insolvenzantragspflicht: Ja oder nein?
Ob ein Haus überhaupt zu retten ist – und wenn ja, wie – ist von Fall zu Fall unterschiedlich. Ist die Krise schon da, geht es zunächst um die Frage, ob eine Insolvenzantragspflicht besteht. Nur wenn weder eine Überschuldung noch eine Zahlungsunfähigkeit besteht, sind noch Handlungsmöglichkeiten außerhalb eines Insolvenzverfahrens in Betracht zu ziehen. Ob im Rahmen eines Insolvenzverfahrens oder außerhalb, die Fragestellung ist immer die Gleiche: Können wir die Klinik zukünftig so aufstellen, dass sie keine Verluste erwirtschaftet. Und wenn ja, wie?
2. Auffälligkeiten identifizieren
Um diese Frage zu beantworten, geht es im nächsten Schritt in die Analyse. Dabei sind – wie erwähnt – Klinikgruppen im Vorteil. Sie können im Controlling konkrete Kennzahlen aus ihren unterschiedlichen Häusern miteinander vergleichen, Benchmark-Werte festlegen und dadurch Auffälligkeiten besser identifizieren, etwa bei den Kosten: Wo liegen die Personalkosten einer Klink im Vergleich zum Benchmark? Wie ist die Quote an Fremdpersonal? Wie sieht es beim Medizinbedarf aus? Bei den Verwaltungskosten? Und wie verhält es sich bei den Kosten pro BWR, also pro Leistung? Auch die Patientensteuerung spielt eine Rolle: Liegt die Verweildauer über dem Schnitt? Und wenn ja, woran liegt das? Einzelkliniken, die solche Möglichkeiten des Vergleichens nicht haben, können bei Bedarf auf externe Expertise zurückgreifen, um ihr Haus mit anderen Kliniken zu vergleichen und anhand von Benchmarks Schwachstellen aufzudecken. Anhand dieser ersten Auswertung ist es dann möglich, Anhaltspunkte für Schwachpunkte und Potenziale zu ermitteln.
3. Handlungsfelder ableiten
Nach dieser ersten Aufstellung geht es im dritten Schritt in die tiefere Analyse, um die ermittelten Auffälligkeiten genauer zu untersuchen, so dass später konkrete Maßnahmen daraus abgeleitet werden können. Eine gründliche Kodier-Revision bringt beispielsweise Erkenntnisse darüber, ob die Erlöspotenziale bei der Abrechnung ausgeschöpft werden oder ob etwa Schulungsbedarf bei der Kodierung besteht. Ein anderes Beispiel sind auffällige Kosten im Zuge der Arbeitnehmerüberlassung. Hier stellt sich nicht selten heraus, dass Fremdpersonal nicht richtig und wirtschaftlich sinnvoll eingesetzt wird.
Entscheidende Bedeutung – nicht nur für die zukünftige medizinische Ausrichtung einer Klinik, sondern mitunter sogar für ihre Existenz – kommt der Klärung der Frage zu, ob eine unwirtschaftliche Abteilung im Hinblick auf die künftigen Leistungsgruppen überhaupt noch benötigt wird.
Ein weiterer typischer Analyse-Gegenstand ist der Einkauf: Entsprechen die Verträge mit Zulieferern den gängigen Konditionen? Gibt es günstigere Medizinprodukte von anderen Herstellern in vergleichbarer Qualität? Auch wenn einzelne Preisunterschiede auf den ersten Blick vernachlässigbar scheinen: Im Block summiert sich das schnell auf große Beträge, die den Unterschied machen können zwischen wirtschaftlich arbeiten und draufzahlen – und damit zwischen erfolgreicher Sanierung und Insolvenz.
4. Maßnahmenplan erarbeiten
Im vierten Schritt werden die Maßnahmen konkretisiert, denn auf diese kommt es letztlich an. Hierfür ist ein strukturierter Maßnahmenplan erforderlich, der aus den identifizierten Defiziten konkrete Handlungsoptionen ableitet, diese priorisiert und in einen zeitlichen Horizont setzt. Welche Maßnahmen in diesem „Masterplan“ landen, ist von Haus zu Haus verschieden und hängt auch davon ab, ob ein Klinikträger zu weiteren Investitionen bereit ist. Denn nur dann können etwa auch bauliche Strukturdefizite angepasst oder notwendige Erweiterungen durchgeführt werden.
»Wer sich heute nicht für absehbare Strukturkriterien aufstellt, hat in den Strukturprüfungen von morgen das Nachsehen.«
Auch medizinstrategische Aspekte spielen in diesen Tagen eine wichtige Rolle, um sich auf die kommenden Entwicklungen im Zuge der Krankenhausreform vorzubereiten. Denn wer sich nicht heute schon für absehbare Strukturkriterien aufstellt, hat in den Strukturprüfungen von morgen womöglich das Nachsehen. Im schlimmsten Fall können zukünftige Potenziale komplett vernichtet werden, wenn etwa eine Standardleistung nicht mehr erbracht werden kann, weil die Klinik sich zu spät um entsprechende Kooperationsverträge gekümmert hat.
Die Planung und Umsetzung der Maßnahmen erfordert also einerseits einen gesamtheitlichen Blick über alle Bereiche im Krankenhaus, der die drängendsten Probleme und vielversprechendsten Potenziale erfasst. Um diese Potenziale auch zu realisieren, ist anderseits eine tiefe Expertise in den einzelnen Fachbereichen notwendig.
Ausblick: Die Insolvenz-Abwendung beginnt jetzt
Nicht jeder Klinik wird es noch gelingen, vor die Insolvenzwelle zu kommen. Umso wichtiger ist es, rechtzeitig den Weg aus der Krise zu finden und die eigene Klinik nachhaltig für die Zukunft aufzustellen – mit oder ohne Insolvenzverfahren. Gerade Geschäftsführer kleinerer und Einzelkrankenhäuser sind operativ mehr als ausgelastet damit, an allen Ecken und Enden die bestehenden Brände zu löschen. Sie haben in der Regel weder die Zeit noch die Tools, um sich detailliert um Zukunftsfragen und die strategische Ausrichtung des eigenen Hauses zu kümmern, die mit Markt- und Umfeldanalysen anfängt und mit der Identifizierung der wichtigsten Strukturmerkmale für das optimale künftige Leistungsprofil noch lange nicht zu Ende ist. Klinikgruppen sind hier wie gesehen im Vorteil und dadurch auch deutlich besser auf die Insolvenzwelle vorbereitet. Die Lage ist also ernst, aber nicht aussichtslos. Denn auch Einzelkliniken haben Möglichkeiten, ihre Klinik noch für die kommenden Herausforderungen zu rüsten. Und selbst wenn die wirtschaftliche Lage bereits so ernst ist, dass der Handlungsspielraum des Hauses deutlich eingeschränkt ist, kann womöglich ein Insolvenzverfahren noch einen Ausweg zum Guten bieten.
Wie der Weg auch aussieht: Sorgfältiges, rechtskonformes und vor allem rechtzeitiges Handeln ist gefragt, um die vielen rechtlichen Fallstricke zu umstricken und eine solide Basis für die Zukunft zu schaffen. Denn selbst wer die nächste Welle übersteht, wird sich in den kommenden Monaten und Jahren weiter strecken müssen. Die Krankenhausreform – so viel steht jetzt schon fest – wird nicht der Heilsbringer werden, der allen Problemen ein Ende setzt. Da auch künftig nicht mehr Geld ins System fließen wird, bedeutet das: Entweder wird das Geld neu verteilt. Oder Kliniken müssen schließen, damit andere mehr haben. Durchsetzen werden sich die Stärksten – und das sind die Häuser, die sich durch smarte Maßnahmen der Sanierung und Restrukturierung im Krankenhaus bestmöglich auf die neuen Herausforderungen vorbereiten. Und diese Vorbereitung beginnt am besten gestern. Spätestens aber heute.

Marco Martin
Leitung Sanierung & Restrukturierung
Marco Martin ist Rechtsanwalt und leitet den Bereich Sanierung & Restrukturierung bei consus health. Seit 2014 war er als operativer Geschäftsführer bei großen privaten Krankenhausträgern tätig. Zuvor war er mehr als 11 Jahre als Rechtsanwalt in einer international tätigen Kanzlei im Wirtschafts- und Insolvenzrecht beschäftigt und wurde in mehr als 400 Insolvenzverfahren als Insolvenzverwalter bestellt.


